Введение
В остром периоде травматического поражения головного мозга внутричерепная гипертензия (ВЧГ) встречается более чем у 50% пострадавших с ЧМТ и является причиной их высокой летальности и инвалидизации [4, 5, 9]. Ведущее место в коррекции ВЧГ при развитии травматического отека головного мозга занимают гиперосмолярные растворы: маннитол, раствор гипертонического натрия хлорида. Использование маннитола у пациентов с ЧМТ хорошо освещено в литературе и стандартизировано в современных протоколах по ведению ЧМТ [4, 5]. Гипертонический раствор натрия хлорида широко используется как в детской, так и взрослой нейротравматологии [4, 5]. Комбинированный гипертонический раствор ГиперХАЕС (Фрезениус Каби, Германия) (7,2% раствор NaCl в 6% растворе гидроксиэтилкрахмала 200/0,5) зарекомендовал себя, как средство «мало-объемной реанимации» при состоянии шока и тяжелой гиповолемии [12, 13]. В ряде исследований была установлена эффективность раствора ГиперХАЕС при терапии отека головного мозга различного генеза [1,2,3, 6, 11].
Маннитол остается препаратом выбора при лечении внутричерепной гипертензии на протяжении четырех десятков лет. Однако в ряде клинических случаев эффект маннитола может быть непродолжительным. Использование маннитола может вызывать гиповолемию и требует заместительной инфузионной терапии. При использовании маннитола у пострадавших, имеющих в анамнезе почечную патологию или находящихся в состоянии гиповолемии, существует риск развития острой почечной недостаточности. При повторном введении маннитола может развиваться сидром «рикошета» с повышением внутричерепного давления, что связано с аккумулированием маннитола в поврежденной мозговой ткани и усилении вазогенного отека [7]. Таким образом, остается актуальным поиск гиперосмолярного раствора, обладающего большей эффективностью и меньшими побочными свойствами.
В приведенном клиническом наблюдении показана эффективность раствора ГиперХАЕС в сравнении с 15% раствором маннитола для купирования внутричерепной гипертензии у пострадавшего с тяжелой ЧМТ. Под эффективностью подразумевается длительность снижения внутричерепного давления (ВЧД) ниже 20 mmHg.
Пострадавший Г. 38 лет поступил в реанимационное отделение НИИ нейрохирургии в первые сутки после травмы переводом из другого лечебного учреждения с диагнозом: «Тяжелая сочетанная закрытая черепно-мозговая травма. Ушиб головного мозга тяжелой степени. Очаги ушиба в левой лобной и височной областях. Травматическое субарахноидальное кровоизлияние. Тупая травма грудной клетки. Ушиб легких. Аспирация крови. Закрытый перелом левой малоберцовой кости без смещения».
Больной поступил в тяжелом состоянии, на ВИВЛ через оротрахеальную трубку, SIMV, RR 12, Vt 550 ml, PEEP 7 см Н2О. , FiO2 40%, SpO2 98%. Проводилась ИВЛ в режиме нормовентиляции (газы артериальной крови рН 7,42; РаСО2 34 mmHg, PaO2 115 mmHg, BE -2,8. Гемодинамика стабильная, без катехоламиновой поддержки: АД 125/65 мм рт.ст., ЧСС 112 уд в минуту. В неврологическом статусе грубая орально-стволовая симптоматика, правосторонний гемипарез, оценка по шкале комы Глазго 6 баллов.
По данным компьютерной томографии: Субдуральная гематома левой лобно-височной области, внутримозговая гематома левой лобной доли, геморрагические очаги ушиба в лобно-височной области слева, корковых отделах височной области справа. Субарахноидальное кровоизлияние. Диффузный отек головного мозга, узкие боковые желудочки, охватывающая цистерна компремирована (Рис.1 ).
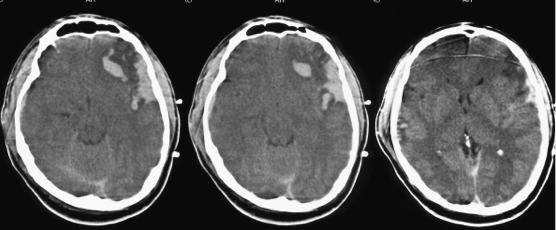
В соответствии с принятым в Институте протоколом больному проводился мониторинг ВЧД, АД, ЦПД. Была катетеризирована лучевая артерия, установлен датчик ВЧД “Codman” в паренхиму головного мозга правого полушария в точке Кохера. Для проведения югулярной оксиметрии ретрогарадно катетеризирована луковица внутренней яремной вены справа. Контролировали ВЧД < 20 mmHg и обеспечивали ЦПД > 70 mmHg.
В первые сутки пострадавшему проводилась консервативная интенсивная терапия, которая включала в себя седацию, обезболивание и придание возвышенного положение головы 300. Под контролем югулярной оксиметрии проводилась умеренная гипервентиляция до уровня РаСО2 29-30 мм рт. ст. длительностью до 30 минут. При развитии десатурации в луковице яремной вены ниже 55%, гипервентиляционный маневр прекращался и проводилось углубление седации и обезболивания. При неэффективности перечисленных методов проводили инфузию 15% раствора маннитола в дозе 1 г/кг в течение 30 минут или раствора ГиперХАЕС в дозе не более 4 мл/кг. Поддерживалась нормогликемия и нормотермия. Проводилось энтеральное зондовое питание из расчета 30 ккал/ кг/сутки.
Базисная инфузионная терапия состояла из кристаллоидных растворов 20 мл/кг/сутки (физ.раствор) и коллоидного раствор «Волювен» 10 мл/кг/сутки. Коррекция уровня калия в плазме крови проводилась раствором 4% KCl под контролем электролитного состава крови.
На 2 сутки с момента травмы у пострадавшего развилась внутричерепная гипертензия с повышением ВЧД до 30-40 mmHg, отмечена отрицательная динамика неврологического статуса в виде снижения ШКГ до 4 баллов и эпизодов децеребрации. На контрольном КТ - нарастание отека головного мозга. Данная клинико-рентгенологическая картина сопровождалась нестабильной гемодинамикой, что потребовало введения катехоламином (мезатон в дозе 1,5 мкг/кг/мин). Инфузия 15% раствора маннитола в дозе 1г/кг не обеспечивала стойкой стабилизации внутричерепного давления, поэтому в дальнейшей схеме терапии при неэффективности маннитола мы использовали раствор ГиперХАЕС. Как видно из представленного тренда (Рис.2), в ответ на введение 15% раствора маннитола получено снижение ВЧД с 38 до 15 mmHg. Нормализация ВЧД сохраняется в течение 2,5 часов. Данную терапевтическую опцию мы не сочетали с гипервентиляцией, наружным вентрикулярным дренированием и барбитуратами. Важно отметить, что маннитол, являясь осмотическим диуретиком, в течение 20-30 минут вызывал усиление темпа диуреза. В дальнейшем это сопровождалось снижением артериального давления со 110 до 80 mmHg и снижением ЦПД с 75 до 60 mmHg (Рис.2).
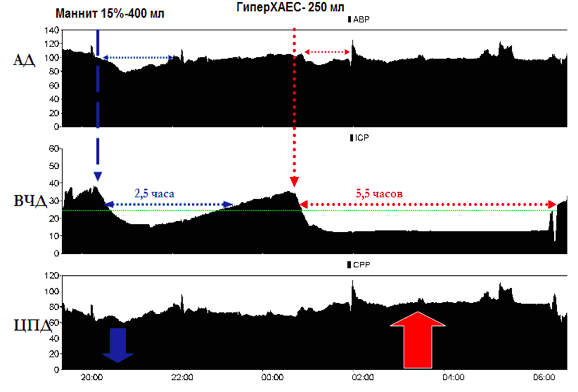
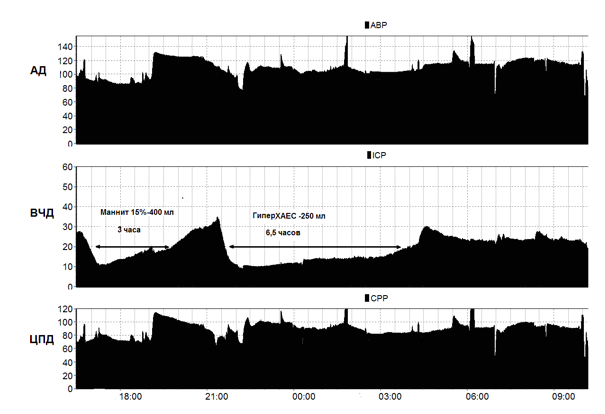
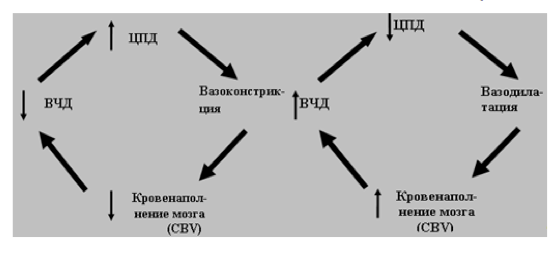
Так как у данного пострадавшего мы регистрировали сохранную ауторегуляцию мозговых сосудов, то в ответ на снижение АД и ЦПД - регистрировали повторное повышение ВЧД, которое, по-видимому, запускалось каскадом вазодилатации мозговых сосудов (Рис. 4). При повторном повышении ВЧД мы использовали раствор ГиперХАЕС. В результате было достигнуто стойкое снижение ВЧД с 38 до 14 mmHg, которое сохранялось до 5,5 часов. После инфузии раствора ГиперХАЕС отмечалась стабилизация гемодинамики и повышение ЦПД до уровня 80 mmHg, что превосходило значения ЦПД до начала его инфузии. Динамика регистрируемых показателей на фоне применения раствора ГиперХАЕС в сравнении с маннитолом при повторных инфузиях приведены на Рис.2 и 3.
На 3 сутки после поступления в ИНХ была выполнена транскутанная дилатационная трахеостомия. На 5 сутки для выполнения «внутренней» декомпрессии в связи с увеличением размеров желудочков было выполнено наружное вентрикулярное дренирование. На фоне проводимой комплексной терапии на 9 сутки отмечалась стабилизация состояния и нормализация ВЧД. На 10 сутки наружный вентрикулярный дренаж был удален, была отменена инфузия катехоламинов. С 11 суток был прекращен мониторинг АД, ВЧД и ЦПД. Выход их комы на 11 сутки. Перевод на спонтанное дыхание - на 20 сутки, перевод в отделение - на 23 сутки. При оценке исхода по шкале исхода Глазго через 6 месяцев - 5 баллов (хорошее восстановление).
Обсуждение
В литературе достаточно подробно описан 2-х фазный эффект действия маннитола [1, 4, 8]. Быстрая фаза в виде снижения ВЧД наступает через 2-3 минуты и связана с гемодинамическим и гемодилюционным эффектом как маннитола, так и всех других гиперосмолярных растворов. Все гипертонические растворы при болюсном введении быстро мобилизуют интерстициальную жидкость в сосудистое русло, увеличивают ОЦК, сердечный выброс, АД, перфузию тканей, в том числе и головного мозга. Закономерно, что гемодилюция и повышение ЦПД, при сохранной ауторегуляции мозговых сосудов, приводят в вазоконстрикции мозговых сосудов и снижению объема кровенаполнения головного мозга и, как следствие, к снижению ВЧД [8, 10]. Медленная фаза обеспечивается осмотическим градиентом между внутрисосудистым и интерстициальным пространством. Логично было бы предположить, что чем выше осмолярность растворов, тем продолжительнее «медленная фаза». Однако, как показали результаты многоцентрового исследования, проведенного Федерацией анестезиологов и реаниматологов РФ, длительность действия таких гиперосмолярных растворов как, 15% маннитол, 10% раствор натрия хлорида и ГиперХАЕС зависит не только от осмолярности. Наиболее длительный эффект в мультицентровом исследовании показал комбинированный раствор ГиперХАЕС, который уступал по осмолярности 10% раствору натрия хлорида, но превосходил все сравниваемые растворы по волемическим и гемодинамическим свойствам [2, 3].
Различную эффективность в нашем клиническом примере можно объяснить несколькими причинами. Во-первых, используемые гиперосмолярные растворы значительно отличаются по осмолярности. Осмолярность ГиперХАЕС 2464 мосмоль/л, а 15% раствора маннитола всего 1132 мосмоль/л, что составляет отличие больше чем в 2 раза. Во-вторых, возможное значение имеет разнонаправленное действие на волемический статус и объем циркулирующей крови (ОЦК). Маннитол относится к осмотическим диуретикам и, в конечном счете, приводит к снижению ОЦК. ГиперХАЕС является комбинированным раствором, содержащим 6% гидроксиэтилкрахмал, напротив задерживается в сосудистом русле и потенцирует действие гипертонического натрия хлорида, приводя к увеличению ОЦК. Возможно с патофизиологической точки зрения, именно стабилизация АД и ЦПД обеспечивает запуск каскада вазоконстрикции [10] и снижение ВЧД (Рис. 4). Таким образом, более выраженный гиперосмотический и волемический эффекты могут объяснять высокую эффективность раствора ГиперХАЕС по сравнению с маннитолом.
Выводы
Представленный клинический пример наглядно демонстрирует высокую эффективность и преимущество комбинированного гиперосмолярного раствора ГиперХАЕС в сравнении с раствором 15% маннитола. По нашему мнению, раствор ГиперХАЕС удачно дополняет арсенал гиперосмолярных растворов и расширяет возможности терапии внутричерепной гипертензии у пострадавших с тяжелой ЧМТ.
Литература
- Исраелян Л.А., Лубнин А.Ю. Применение гиперосмолярных солевых растворов у больных с пораженным мозгом // Вестник интенсивной терапии.– 2007. - № 3. – C. 53 - 60.
- Полушин Ю.С., Крылов В.В., Свистов Д.В. Коррекция синдрома внутричерепной гипертензии у пациентов с тяжелым повреждением головного мозга с помощью гиперосмолярных растворов // Анестезиология и реаниматология. – 2009. - № 5. – С. 4 – 9.
- Петриков С.С., Алашеев А.М., Белкин А.А. и др.Влияние гиперосмолярных расnворов на внутричерепное давление и системную гемодинамику у больных с внутричерепными кровоизлияниями // Интенсивная терапия. – 2008. -Специальный выпуск. – С. 3 - 10.
- Adelson P.D., Bratton S.L., Carney N.A., et al. Guidelines for the acute medical management of severe traumatic brain injury in infants, children, and adolescents.** **Chapter 11. Use of hyperosmolar therapy in the management of severe pediatric traumatic brain injury.// Pediatr. Crit. Care Med. 2003; 4 (3 Suppl.):S40 – S44.
- Bullock M.R., Povlishock J.T., et. al. Guidelines of management of trauma brain injury.// J. Neurotrauma 2007; 24, S1: S1 - S2.
- Harutjunyan L., Holz C., Rieger A., Menzel M. et al. Efficiency of 7,2% hypertonic saline hydroxyethyl starch 200/0,5 versus mannitol 15% in treatment of increased intracranial pressure in neurosurgical patients – a randomized clinical trial.// Crit. Care 2005; 9: R530 - R540.
- Kaufmann AM, Cardoso ER. Aggravation of vasogenic cerebral edema by multiple-dose mannitol.// J. Neurosurg 1992; 77: 584 – 589.
- Muizelaar J.P., Lutz H.A., Becker D.P. Effect of mannitol on ICP and CPP and correlation with pressure autoregulation in severe head injury patients.// J. Neurosurg. 1984; 61: 700 - 706.
- Pickard J.D., Czosnyka M. Management of raised of intracranial pressure.// Journal of Neurol. Neurosurg. and Psych. 1993; 56: 845-850
- Rosner M.J., Daughton S. Cerebral perfusion pressure management in head injury.// J. Trauma 1990; 30: 993 - 940.
- Schwartz S., Schwab S., Bertram M., et al. Effects of hypertonic saline hydroxyethylstarch solution and mannitol in patients with increased intracranial pressure after stroke.// Stroke 1998; 29: 1550 - 1555.
- Vassar M.J., Perry C.A., Gannaway W.l, et al. 7,5% sodium chloride/dextran for resuscitation of trauma patients undergoing helicopter transport.// Arch. Surg. 1991; 126: 1065 - 1072.
- Wade C.E., Grady J.J., Kramer G.C., et al. Individual patient cohort analysis of efficacy of hypertonic saline/dextran in patient with traumatic brain injury and hypotension // J. Trauma 1997; 42: S 61 - S65.






